Les patients sévères requièrent une coordination importante, cohérente et permanente des acteurs présents autour d’eux entre le domicile, la ville et l’hôpital. Ce sont des points fondamentaux pour améliorer la survie, la qualité de vie et diminuer les ré-hospitalisations.
Pour contribuer à cette optimisation du parcours des patients insuffisants cardiaques sévères, un projet a été lancée à l'hôpital Henri Mondor à Créteil. Il a associé depuis fin 2017 la création d'une équipe de paramédicaux dédiée à la prise en charge des patients et la création d'un protocole de coopération permettant un transfert de compétence du cardiologue vers l’infirmier. Celui-ci a depuis été autorisé sur le plan national et est donc accessible à tous les professionnels infirmiers et cardiologues qui souhaitent le mettre en place.
Ce protocole de coopération insuffisance cardiaque (PCIC) octroie de nouvelles responsabilités, permet une nouvelle évolution de carrière pour les infirmiers, tout en permettant de dégager du temps médical et spécialisé. Les cardiologues peuvent prendre en charge plus de patients et/ou gérer des cas plus complexes.
Le « PCIC » contient 2 axes importants de prise en charge par dérogation d’actes :
- La titration des traitements de l’insuffisance cardiaque.
- La télésurveillance de l’insuffisance cardiaque.
Les différentes modalités pour pratiquer la télésurveillance
Auparavant la télésurveillance de l’insuffisance cardiaque était un acte strictement médical. Actuellement, différentes modalités de mise en pratique existent. La télésurveillance peut être :
- Réalisée par un cardiologue en ville, directement en recevant des avis d’alerte par mail ou notification d’application, ou aidé par sa secrétaire qui lui transmets les alertes.
- Réalisée en ville ou en milieu hospitalier par un cardiologue avec des infirmiers qui recueillent l’alerte et complètent les informations par téléphone puis transmettent les alertes au cardiologue qui décidera les adaptations de traitements et réalisera les prescriptions en conséquence.
- Réalisée en ville ou en milieu hospitalier, dans le cadre d’un protocole de coopération, par des infirmiers délégués, qui réalisent une évaluation téléphonique, et prescrivent l’adaptation des traitements et des biologies. L’infirmier contactera le cardiologue délégant uniquement s’il y a des signes de gravité ou si la prise en charge ne relève pas du protocole de coopération. (Cf. cahier des charges ETAPES du 23 décembre 2020).
Il existe différentes solutions techniques de télésurveillance
Actuellement de nombreux prestataires proposent la télésurveillance, il existe différents modèles et différentes solutions techniques. Il appartient à chaque équipe de décider quelle est la solution qui leur convient le mieux. Toutes ont pour point commun de proposer une interface permettant de traduire les données recueillies, en alerte, selon un algorithme défini par le prestataire, et de les transmettre au télésurveillant. Au minimum, le poids est recueilli.
Ensuite, des variations existent selon la solution choisie par le télésurveillant :
- Type de données complémentaires recueillies : tablette, tensiomètre, saturomètre, ou association d’autres type de télésurveillance tel que celle des PM ou DAI.
- Le type de matériel utilisé : matériel connecté en totalité, partiellement ou pas du tout
-
- Par exemple, le patient reçoit son matériel connecté, il se pèse sur la balance, puis répond sur la tablette à un questionnaire relatif aux signes de décompensation cardiaque. Il n’a pas besoin d’ouvrir d’application.
- Autre exemple : application sur smartphone. Le patient se pèse sur sa balance personnelle, il se connecte à l’application, renseigne lui-même son poids et répond à un questionnaire relatif aux signes de décompensation cardiaque.
- Les modalités de transmissions d’alerte : les alertes peuvent être transmises directement, sans filtre secondaire par le logiciel au télé surveillant via courriel ou notification et/ou en se connectant à une plateforme. Il est possible que des infirmiers de la plateforme réalisent un pré-tri de manière à n’envoyer que les alertes avérées au télésurveillant (discrimine les « alertes techniques » des « vraies alertes »).
- La fréquence du recueil des données : de 1 fois par jour à 1 fois par semaine.
La liste des industriels agréés est consultable sur le site du ministère de la santé. Il en existe 19 actuellement, certains proposent des solutions spécifiques au suivi de l’insuffisance cardiaque d’autre combinent la télésurveillance de plusieurs pathologies chroniques.
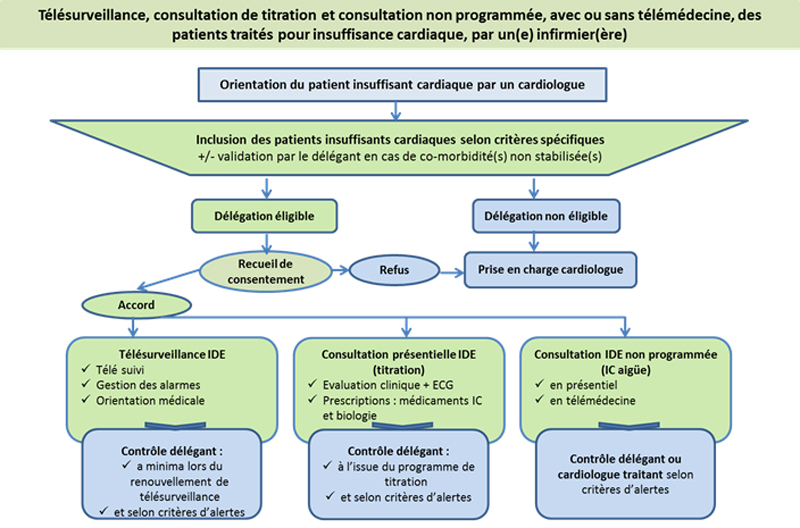
Dans le cadre de la télésurveillance réalisée par un infirmier de coopération « PCIC », objet de cet article, celui-ci va être habilité à réaliser, plusieurs actes, certains relevant de son rôle propre infirmier, d’autres dit « dérogatoires », délégués par le(s) cardiologue(s) télésurveillant(s) :
- Pour la mise en place d’une télésurveillance : poser l’indication, prescrire, recueillir le consentement
- Pour l’usage du matériel : Former le patient (non dérogatoire),
- Pour réaliser l’accompagnement thérapeutique : assurer au minimum 3 séances par période de 6 mois (non dérogatoire)
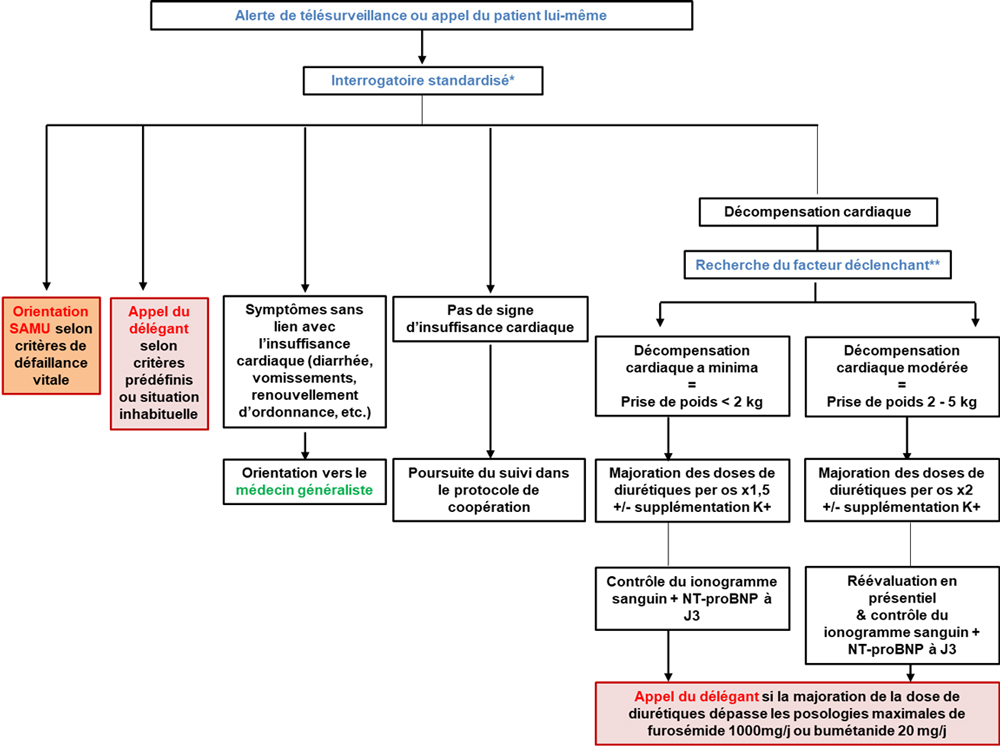
- Pour la gestion des alertes : interpréter les données de suivi et les alertes transmises par le portail de télésurveillance, réaliser une évaluation téléphonique, et décider de la conduite à tenir, au besoin, orienter le patient selon des critères définis (Vers le SAMU en cas de critère de défaillance vitale, vers le médecin généraliste traitant si alerte non reliée à un épisode de décompensation cardiaque, vers le cardiologue traitant si autre sujet de cardiologie, vers d’autres professionnels de santé en fonction des besoins identifiés, appel du délégant pour avis ou hospitalisation du patient).
- Pour la réalisation de consultation (à distance si possible, en présentiel si besoin), lors d’une suspicion de décompensation cardiaque :
-
- Réaliser l’examen clinique à la recherche de signes d’IC
- Prescrire, réaliser et interpréter un ECG selon l’arbre décisionnel ci-dessous,
- Prescrire et analyser les bilans biologiques en lien avec l’IC (NFS, ionogramme sanguin, créatinémie, urémie, peptides natriurétiques, troponine, CRP, bilan martial, INR, bilan hépatique) adapte par une prescription, les posologies des médicaments en lien avec l’IC (diurétique et supplémentation potassique),
- Orienter le patient
- Le cas échéant, il est habilité à prescrire le transport et le matériel médical nécessaire au maintien à domicile (lit médicalisé, matelas anti-escarre, déambulateur, etc.).
- Rédiger un compte rendu comprenant les conclusions cliniques
- Prescrire et/ou réaliser les éventuels vaccins recommandés
- Assurer une transmission au cardiologue traitant et au médecin généraliste traitant pour maintenir la continuité de la prise en charge, de façon systématique, à chaque épisode aigu et à chaque changement de traitement.
Exemple de la télésurveillance par les infirmiers spécialisés sur l’hôpital Henri Mondor
L’organisation de cette nouvelle prise en charge, repose sur la structuration de Cellules d’Expertise et de Coordination de l’Insuffisance Cardiaque Sévère (CECICS) composées ainsi d’infirmiers de coordination (IDEC) « délégués » et de cardiologues « délégants » qui mettent en œuvre ce protocole de coopération insuffisance cardiaque (autorisé par arrêté national ministériel le 27/12/2019[1]).
Actuellement, sur l’hôpital Henri Mondor, l’équipe est constituée par :
- 2 infirmiers à temps plein ;
- Plusieurs cardiologues délégants ;
- 1 cadre.
Le cardiologue référent est joignable en permanence et intervient lorsque la prise en charge du patient dépasse le cadre du protocole de coopération.
Circuit d’orientation des patients éligibles à la télésurveillance
Le patient est adressé à la CECICS par un médecin : le plus souvent cardiologue, médecin traitant ou un gériatre.
L’infirmier délégué vérifie les critères d’éligibilité et d’inclusion à la télésurveillance, et vérifie l’absence de critères d’exclusions (troubles cognitifs, troubles de l’équilibre, etc.).
Puis l’infirmier recueil le consentement du patient. S’il refuse le patient poursuivra son suivi habituel avec son cardiologue référent.