Bochra Boulahrir, infirmière, Hôpital Saint Joseph, Paris
11/05/2026
Définition
Le stimulateur cardiaque biventriculaire ou Cardiac Resynchronization Therapy- Pacemaker permet le traitement de la bradycardie et la resynchronisation cardiaque.
Il corrige l’asynchronisme ventriculaire chez les patients insuffisants cardiaques, il n’a pas de fonction défibrillateur.
De la même manière il est possible de resynchroniser un défibrillateur (CRT-D).
Principes
Il stimule de façon coordonnée :
- Le ventricule droit
- Le ventricule gauche
Ceci permet de resynchroniser la contraction des ventricules, améliorer l’efficacité mécanique du cœur et la fonction systolique1.
La stimulation
- Ventricule droit = sonde classique (à l’apex ou sur le septum)
- Ventricule gauche = sonde positionnée au niveau d’une veine latérale ou postéro- latérale du sinus coronaire.
La stimulation est biventriculaire.
Objectifs
- Corriger le retard d’activation du ventricule gauche souvent lié à un bloc de branche
- Réduire l’asynchronisme
- Réduire la morbi-mortalité
Indications
- Insuffisance cardiaque symptomatique malgré un traitement optimal
- FEVG ≤ 35%
- QRS large ≥ 130-150 ms = BBG +++
Bénéfices2,3,4,5
- Améliorer les symptômes (NYHA) :
La classification NYHA (New York Heart Association) évalue la gravité de l'insuffisance cardiaque en fonction des symptômes et de la limitation fonctionnelle lors des activités physiques.
Classe I : Pas de limitation des activités physiques habituelles ; les symptômes n'apparaissent pas, même à l'effort important.
Classe II : Limitation légère des activités physiques ordinaires, avec essoufflement, fatigue ou palpitations.
Classe III : Limitation marquée des activités physiques ; les symptômes surviennent à l'effort modéré, mais pas au repos.
Classe IV : Incapacité à toute activité physique sans inconfort ; symptômes présents au repos et aggravés par l'effort.
Les principaux symptômes incluent la dyspnée d'effort, la fatigue, les œdèmes des jambes, les palpitations et la toux nocturne, avec une intensité croissante selon la classe NYHA. Chez les personnes âgées, ils peuvent être atypiques (confusion ou chutes).
- Améliorer la qualité de vie.
- Réduire les hospitalisations liées à l’insuffisance cardiaque (Décompensation cardiaque, aggravation clinique de l’insuffisance cardiaque).
- Remodelage du ventriculaire gauche :
- Amélioration de la FEVG
- Baisse des volumes ventriculaires gauches
- Amélioration de la synchronisation intraventriculaire
- Améliorer l’hémodynamique
- Meilleur coordination contraction septale- latérale
- Augmentation du débit cardiaque
Il existe plusieurs études randomisées et méta analyses démontrant les bénéfices cliniques de la thérapie de resynchronisation cardiaque (CRT).
Déroulement de la procédure
Le matériel
- Trousse stérile
- 1 casaque
- Antiseptique
- Anesthésique local
- Sérum physiologique
- Produit de contraste iodé
- 1 boite instruments stérile
- 1 protège- poignée ou poignée stérile
- 1 câble d’analyse de seuils
- Introducteur pour la sonde atriale si besoin
- Introducteur pour sonde ventriculaire
- Gaine pour la sonde du sinus coronaire
- 1 Guide 0.014
- 1 sonde ventriculaire droite
- 1 sonde auriculaire droite
- 1 sonde pour le sinus coronaire pour stimuler le ventricule gauche
- Fils pour fixer les sondes et fermer la peau
- Pansement sec
- Programmateur pour les seuils et programmateur pour régler le stimulateur cardiaque selon la marque utilisée

Sonde ventriculaire gauche quadripolaire
Installation du patient
- Patient installé en décubitus dorsal
- Patch ECG de la baie électrophysiologie ou ECG du scope
- Patch DAI suivant protocole du service
- Plaque d’impédance si utilisation du bistouri électrique
- Pression artérielle
- Saturation
- Chauffage
- Dégager la zone où va être implanté le CRT-P
- Désinfecter avec l’antiseptique
La table stérile
- Ouvrir la trousse stérile
- Déposer le matériel sur le champ de table de façon stérile
Le rythmologue
- Habiller le rythmologue stérilement (casaque et gants)
- Lui seul, une fois habillé stérilement range et prépare la table stérile
- Aider le rythmologue au champage du patient
Le positionnement des sondes
- Le CRT-P est positionné comme un stimulateur cardiaque standard
- Un boîtier sous cutané en loge gauche
- 3 sondes intracardiaques= introduites par voie veineuse :
- Céphalique
- Sous clavière
- Axillaire
- Sonde auriculaire droite = fixée dans l’auricule droit ou la paroi latérale
- Sert à la synchronisation AV
- Présente si le patient est en rythme sinusal
- Sonde ventriculaire droite = fixée à l’apex du VD ou septum interventriculaire
- Permet la référence de stimulation ventriculaire
- Coordination avec le VG
- Sonde ventriculaire gauche
- Elle est positionnée dans une veine du sinus coronaire
- En latérale/ posto- latérale ou postérieure
- Sur la zone épicardique du VG
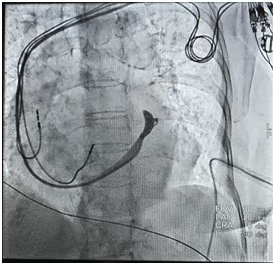
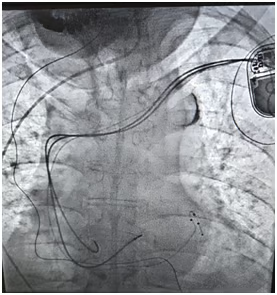 Opacification du sinus coronaire CRT-P
Opacification du sinus coronaire CRT-P
Les paramètres 6,7
- Impédance :
- Permet de vérifier l’intégrité de la sonde et sa fixation à la paroi.
- Valeurs typiques : 300 ohms à 2000 ohms = ce qui indique un bon contact et une fibre intacte, variable également en fonction de la sonde et du site de fixation.
- Détection :
- Mesure la capacité du dispositif à repérer l’activité électrique intrinsèque.
- Une bonne détection ventriculaire sur CRT est importante pour une stimulation efficace.
- On recherche une amplitude R suffisante, généralement supérieure à 5mV pour une sonde ventriculaire selon la marque et le patient.
- Seuil de capture :
Représente la tension minimale nécessaire pour assurer une bonne réponse du cœur à la stimulation
Lors de l’implantation et du suivit :
- Le seuil doit être faible et stable afin d’optimiser la durée de vie de la pile et assurer une capture fiable du VG et du VD
- Les valeurs cibles typiques sont inférieures à 2 V à 0.4- 0.5 ms pour les sondes ventriculaires au moment de l’implantation.
Remarque :
Ces valeurs ne sont pas strictement définies pour chaque patient par les recommandations ESC, mais elles sont des repères cliniques standards utilisés dans la pratique de l’implantation et du suivi du CRT.
Alternatives possibles
En cas d’échec de positionnement de la sonde ventriculaire gauche, plusieurs alternatives sont possibles, telles que la pose d’une sonde ventriculaire gauche épicardique ou encore la stimulation de l’aire de la branche gauche.
Chez certains patients nécessitant une chirurgie cardiaque ou encore en cas d’infection ou d’absence d’accès veineux, le stimulateur peut être implanté en position intra-abdominale avec des sondes épicardiques.
Références
1. The Effect of Cardiac Resynchronization on Morbidity and Mortality in Heart Failure, John G.F. Cleland, M.D. and Al, Published April 14, 2005
N Engl J Med 2005;352:1539-1549, DOI: 10.1056/NEJMoa050496, Vol. 352 No. 15
2. MADIT-CRT (Multicenter Automatic Defibrillator Implantation Trial-Cardiac Resynchronization Therapy): cardiac resynchronization therapy towards early management of heart failure, Günter Breithardt
2009 Nov;30(21):2551-3. DOI: 10.1093/eurheartj/ehp383. Epub 2009 Sep 22
3. Reduction of the risk of recurring heart failure events with cardiac resynchronization therapy: MADIT-CRT (Multicenter Automatic Defibrillator Implantation Trial With Cardiac Resynchronization Therapy)
Journal of the American College of Cardiology (JACC), vol 58, issue 7, pages 729-737
2011 Aug 9;58(7):729-37. DOI: 10.1016/j.jacc.2011.04.024.
4. The Effect of Cardiac Resynchronization without a Defibrillator on Morbidity and Mortality
European Journal of Heart Failure, Volume 24, Issue 6, June 2022, Pages 1091–1093, Francisco Leyva , Giuseppe Boriani/ 29 mai 2022.DOI :10.1002/ejhf.2536
5. Long-Term Left Ventricular Reverse Remodelling with Cardiac Resynchronization Therapy: Results from the CARE-HF Trial
European Journal of Heart Failure, Volume 11, Issue 5, May 2009, Pages 480–488,
Stefano Ghio , Nick Freemantle , Laura Scelsi , Alessandra Serio , Giulia Magrini , Michele Pasotti , Aparna Shankar , John G.F. Cleland , Luigi Tavazzi
22 AVRIL 2009/ DOI : 10.1093/eurjhf/hfp034
6. Monitoring biventricular pacing parameters depending on the left ventricle lead configuration
NATIONAL LIBRARY OF MEDICINE, Antonin Prochazka , David Korpas
2013 Spring;18(2):85–88.
7. 2021 ESC Guidelines on cardiac pacing and cardiac resynchronization therapy
27 Aug, 2021